Οι ωοθηκικοί όγκοι αποτελούν το 40% της γυναικείας παθογένειας και πρόκληση για τον γυναικολόγο να διαφοροδιαγνώσει σωστά και έγκαιρα την πιθανή κακοήθεια του όγκου, αλλά και τη συσχέτισή του με άλλα συστήματα, όπως το ουροποιητικό και το γαστρεντερικό, καθώς και με ενδοκρινικές, ή χρωμοσωμικές ανωμαλίες.
Οι όγκοι, σύμφωνα με την ιστολογική υφή και την κλινική τους εικόνα διακρίνονται σε κυστικούς και συμπαγείς και σε καλοήθεις, οριακής κακοήθειας και σε κακοήθεις όγκους.
Η διάγνωσή τους γίνεται υπερηχογραφικά, με αμφίχειρη γυν/κή εξέταση, με CT και MRI κάτω κοιλίας.
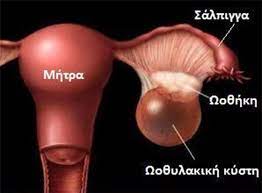
-Οι συχνότερες καλοήθεις μη νεοπλασματικές ωοθηκικές κύστεις που συναντούμε είναι:
1. Κύστεις ωοθυλακίου.
Πρόκειται για μονήρεις, ορώδεις κύστεις άρρηκτων ωοθυλακίων, πλούσιες σε ωοθηκικά στεροειδή.
Το μέγεθός τους φθάνει τα 4-6 cm, δεν έχουν περιφερική αγγείωση με Doppler, συνδέονται κλινικά με μικρή παράταση του κύκλου, με ολιγο- ή υπερμηνόρροια, με χαμηλά επίπεδα προγεστερόνης και με φυσιολογικούς δείκτες Ca 125, Ca 72-4. Εξαφανίζονται σε 60 ημέρες, χωρίς θεραπεία.
Δεν είναι κύστεις ωοθυλακίου, όταν παραμένουν για μεγαλύτερο χρονικό διάστημα και όταν παρεμβάλλεται φυσιολογικός εμμηνορρυσιακός κύκλος.
2. Κύστεις ωχρού σωματίου.
Πρόκειται για κύστεις του ώριμου ωχρού σωματίου, με διάμετρο 4-7 εκ., και οφείλονται σε υπερβολική έκκριση και συσσώρευση υγρού κατά τη διεργασία παλινδρόμησης του ωχρού, λόγω αγγειακών ή λεμφικών διαταραχών.
Μπορούν να προκαλέσουν τοπικό πόνο, παράταση της εκκριτικής φάσης και παροδική αμηνόρροια.
“Συχνά προκαλείται αιμορραγία μέσα στην κύστη αλλά και στην ενδοπεριτοναϊκή κοιλότητα, κυρίως λόγω ρήξης της αιμορραγικής κύστης αλλά και συστροφής της.
Η κλινική εικόνα συνοδεύεται από έντονο πόνο, μοιάζει με την εικόνα ρήξης της σάλπιγγας σε εξωμήτρια κύηση“, αναφέρει η Φωτεινή Δεληγιώργη –Χειρουργός Γυναικολόγος – Μαιευτήρας, Επιστημονική Συνεργάτης ΒιοΚλινικής Θεσσαλονίκης, προσθέτοντας:
“Το τεστ κυήσεως είναι αρνητικό, αλλά κάποιες φορές οδηγούμαστε σε λαπαροτομία ή διαλαπαροσκοπική προσέγγιση του σημείου της ρήξης, λόγω του αιμοπεριτόναιου. Διαφορετικά, οι κύστεις ωχρού σωματίου υποχωρούν αυτόματα, χωρίς θεραπεία, καθώς είναι λειτουργικές κύστεις”.
Οι δείκτες Ca 125, Ca 72-4 και aFP είναι αρνητικοί.
–Οι συχνότερες καλοήθεις νεοπλασματικές κύστεις είναι:
1. Ενδομητριωσική κύστη.
Κυστικό μόρφωμα διαστάσεων 3-7 cm, με υπόπυκνο σοκολατοειδές περιεχόμενο, τοίχωμα που αποτελείται από ινώδη συνδετικό ιστό και ενδομητριωτικούς αδένες, συχνά με εσωτερικές προσεκ-βολές και διαφράγματα.
Η κύστη οφείλεται στη γενικευμένη ημιαυτοάνοση πάθηση, την ενδομητρίωση, παρατηρείται συχνότερα σε εργαζόμενες γυναίκες με άγχος, προκαλεί χρόνιο, αμβλύ πυελικό πόνο, είναι καθηλωμένη στο πυελικό έδαφος και συμφύεται με τους γύρω ιστούς (εξαρτήματα, εντερικές έλικες κ.λπ.)
Δίνει συχνά θετικούς τους δείκτες Cα 125/ Cα 72-4, υπάρχει μικρός κίνδυνος εξαλλαγής προς ενδομητριοειδές καρκίνωμα και η θεραπεία είναι χειρουργική.
2 .Δερμοειδής κύστη ή ώριμο κυστικό τεράτωμα.
Είναι όγκος από τα αρχέγονα γεννητικά κύτταρα και αποτελεί το 12%-15% των ωοθηκικών νεοπλασιών.
Αυξάνουν αργά, είναι συνήθως ετερόπλευρες, έχουν διάμετρο μέχρι 10 cm και λευκωπή, λεία, ομαλή επιφάνεια.
Σε μια πλευρά της μονόχωρης κοιλότητας υπάρχει το «εμβρυϊκό υπόλειμμα», το οποίο περιέχει στοιχεία και των τριών βλαστικών δερμάτων, αλλά κυριαρχούν τα στοιχεία από το εξώδερμα.
“Καλύπτεται από δέρμα που φέρει τρίχες και σμηγματογόνους αδένες, αλλά και ποικιλία ιστών, όπως δόντια και νευρικό ιστό από το εξώδερμα και σπανιότερα οστά, θυρεοειδή και έντερο από το έσω και μέσο βλαστικό δέρμα”, εξηγεί η κ. Δεληγιώργη, προσθέτοντας:
“Οι δερμοειδείς κύστεις υφίστανται εύκολα περιστροφή, φλεγμονή ή ρήξη με συμπτώματα περιτοναϊσμού.
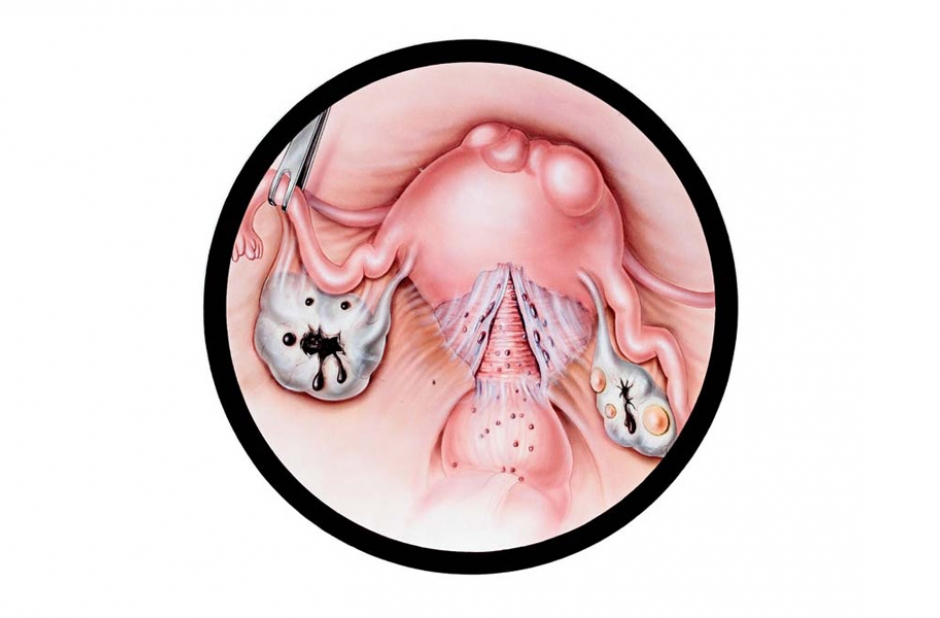
Ελέγχουμε την αFP, hCG. Η κακοήθης εξαλλαγή των ώριμων κυστικών τερατωμάτων προς επιθηλίωμα από πλακώδες επιθήλιο, αλλά και προς αδενοκαρκίνωμα ή σάρκωμα ανάλογα με τους ιστούς που περιέχουν ανέρχεται στο 1%-3%”.
Η θεραπεία είναι χειρουργική.
3. Κυσταδενώματα.
Είναι τα συνηθέστερα ωοθηκικά νεοπλάσματα και αντιπροσωπεύουν το 35% όλων των ωοθηκικών όγκων.
Σχηματίζονται από εγκολεασμό και μεταπλασία του επιφανειακού επιθηλίου της ωοθήκης, επομένως είναι μεσοθηλιακοί όγκοι και δεν παράγουν ωοθηκικές ορμόνες.
Διακρίνονται σε ορώδη και σε βλεννώδη κυσταδενώματα.
Α. Ορώδες κυσταδένωμα.
Εμφανίζεται σε γυναίκες 30-50 ετών και σπανίως έχει διάμετρο μεγαλύτερη των 20 cm.
Το τοίχω-μά της είναι λεπτό και ινώδες και επαλείφεται εσωτερικά από μια στιβάδα κυβικού επιθηλίου, που ενίοτε σχηματίζει θηλώδεις προ-σεκβολές, οπότε η κύστη γίνεται πολύχωρη.
Εάν η ορώδης κύστη υποστεί ρήξη, το υγρό απορροφά-ται ταχύτατα, αλλά υπάρχει ο κίνδυνος περιτοναϊκής εμφύτευσης ενεργών επιθηλιακών – θηλωμα-τωδών στοιχείων.
Μπορεί να υπο-στεί κακοήθη εξαλλαγή σε κυσταδενοκαρκίνωμα σε ποσοστό 15%.
Η θεραπεία είναι χειρουργική.
Β. Βλεννώδες κυσταδένωμα.
Εμφανίζεται συχνότερα μεταξύ των 30 και των 65 χρόνων, είναι πολυλοβώδες και μπορεί να αποκτήσει τεράστιο μέγεθος -μέχρι και 50 κιλά-, καλύπτοντας όλη την περιτοναϊκή κοιλότητα και πιέζοντας τα άλλα όργανα.
Η κύστη περιέχει πολλαπλές κυψελίδες που διαχωρίζονται εσωτερικά από ινώδη διαφράγματα και είναι γεμάτες κιτρινοπράσινη βλέννη.
Η βλεννώδης κύστη μπορεί να υποστεί περιστροφή αλλά και ρήξη και να προκληθεί ψευδομύξωμα περιτοναίου.
Εξαλλαγή προς βλεννώδες κυσταδενοκαρκίνωμα παρατηρείται σε ποσοστό 5%-10%.
Η θεραπεία είναι χειρουργική.